彭姝祎:法国对新冠肺炎疫情的应对缘何失利?
摘要:作为有世界一流医疗保障体系的全球第六大经济体,法国对2020年新冠肺炎疫情的应对远不能令人满意。从疫情暴发迄今,法国累计确诊病例已逾10万人,死亡人数在欧盟诸国名列前茅,是受新冠肺炎疫情打击最为严重的国家之一。与其邻国——面积相当、同为欧盟大国的德国相比更能说明问题。概括而言,在疫情之初麻痹大意,缺乏危机意识,对疫情的严重性缺乏充分认识,未能果断采取有效措施遏制病毒蔓延;近十年来政府为减赤而削减预算,导致医院病床数量大幅度下降;相关产业缺乏导致测试手段不足、无法进行大范围检测等,是法国应对疫情不力的主要因素。疫情的暴发和蔓延同时暴露了法国政府长期面临并致力于解决的两大难题:与日加剧的社会不平等和人口老龄化背景下的老年人口的照护难题。
关键词:法国、新冠肺炎、缺乏危机意识
一、法国的医疗保障制度和医疗服务体系
(一)医疗保障制度
法国现代医疗保障制度是在第二次世界大战后,作为社会保障制度的一个重要分支而建立的。该制度最初参照的是德国的俾斯麦模式——即以就业为基础的社会保险模式,主要覆盖劳动者及其家庭。后又借鉴了英国贝弗里奇模式的部分特征,覆盖面不断扩大,特别是随着1999年面向贫困人口的“全民医疗保险”制度(CMU,Couverture maladie universelle)的建立,覆盖面由劳动人口拓展至全民,最终实现了医疗保障的全覆盖,由职业团结走向了全民团结。
经过半个多世纪的发展,目前法国医疗保障制度已形成一个多层次、全覆盖的保障体系,兼具俾斯麦和贝弗里奇两种医疗保障模式的特征,遵循普惠性即覆盖全体国民(包括符合条件的外国人)和全民团结两大原则。
第一层是国家负责运营的强制性法定医疗保险,覆盖全体劳动人口,占到医疗总支出的三分之二以上,资金最初来自雇主和雇员的共同缴费,此后又增加了以专项税为主的其他资金来源:如以个人全体收入为税基的“普遍社会捐”(contribution sociale généralisée;CSG),对有害健康的潜在消费进行的课税如烟草税、酒精税;对制药公司的课税等。法定医疗保险报销比例最高可达70%。
第二层是补充性的自愿医疗保险,旨在补充法定医疗保险的不足,覆盖逾90%的人口,约占健康总支出的14%。补充医疗保险或由个人自己购买,或由雇主提供,后者占大多数。活跃在补充医疗保险领域的主要机构是互助会和保险公司等,二者分别覆盖了82%和13%的参保者。其中互助会作为非营利性和行业互助机构,发挥着重要作用。
第三层是1999年创建全民医疗保险制度,于2016年被“全医疗保护”制度(Protection universelle maladie, PUMA)所取代,旨在覆盖不在上述任何一项保障之内、即既没有法定医疗保险也没有补充医疗保险的人群,如失业者等,主要由医保基金和国家财政供款,约覆盖总人口的7%。
尽管有上述三重保护,个人仍然需要支付总诊费的一小部分,不过自付部分很少,仅占总费用的7-8%,几乎是欧盟内的最低水平。
法国的医疗保障制度很健全,医疗支出长期占国内生产总值的12%左右。该制度向重特大疾病和长期慢性病倾斜,癌症、心血管疾病、糖尿病、艾滋病等的住院治疗费用几乎可以全额报销,低收入人口由国家负责。整体而言,健康或经济状况较差的人能得到较好的保障。
(二)医疗服务体系
在医疗服务的提供上,法国施行公私混合模式,国家在其中发挥着关键作用。医疗服务由独立行医的私人全科医生和医院共同提供。前者负责初级诊疗,后者提供住院服务,政府负责制定法律法规,进行监管。
患者首先要在全科医生的私人诊所进行初级诊疗,大部分小病和常见病在这个阶段可得到解决。如需进一步诊治,再在全科医生的授权下寻求专科医生的帮助。专科医生既可以在自己开办的私人诊所出诊,也可以和公立医院签署合同、在公立医院坐诊;住院服务则由医院提供。法国的医院大致划分为公立医院、私立非营利性医院(主要由基金会、宗教机构或互助会资助)和私立营利性医院(日益由大型国际集团出资)三种,三者分别提供了65%、15%和20%的病床。可见公立医院发挥着主导作用。
此外,法国还有大约7000所医养结合型养老院(établissement hospitalier pourpersonnes agées dépendantes, EHPAD),我们可称之为医养中心。为失能或失智老人提供护理和支持服务。其中40%为公立性质,全法共有70万左右的老人居住在医养中心。
(三)法国医疗制度应对新冠疫情的优劣势
法国的医疗保障制度长期被世卫组织评为全球综合医疗保障能力最好的制度之一,其主要优势在于:国家在医疗保障领域发挥着关键作用,不仅确保医疗保障制度覆盖全民,而且能为最贫困和健康状况最差(重特大疾病、慢性病患者)的人群提供较好的保护,使人们免于因病致贫。这也是法国民众对该制度高度满意并为之自豪的主要原因。
就新冠肺炎而言,患者一旦确诊并住院,费用将全部由医保支付,正像法国卫生部官员所声称的:“无论住院费用如何,社会保险会确保冠状病毒的治疗不花一分钱。”不过只有重症患者方可入院治疗,轻症患者的诊断和报销和平常一样,先看全科医生,费用由法定医疗保险和补充医疗保险分摊,后者将支付30%的账单。检测费用同样由法定医疗保险和补充医疗保险分担。
法国医疗保障制度长期面临巨大的赤字压力,在过去20年间,法定医疗保险赤字不断攀升,在过去10年间增加了7倍。为确保该制度在中长期内可持续,政府一直致力于减赤并带来了一定的负面后果。如鼓励增加无需住院的门诊手术,结果导致病床数量锐减。统计表明,从2009到2016年,法国的门诊手术率从36.2%增至54%,但政府认为还不够,前卫生部长布赞(Agnès Buzyn)曾指出:“目标是到2022年,10名早上入院的患者中,7名要在晚上离开,而今天只有5名。”[1]该目标意味着将门诊治疗增至55%,门诊手术增至70%,[2]这样就可以关闭更多病床,从而节省更多资金。2019年,全法50多所医院的急诊室刚刚就预算削减问题举行过罢工。急诊室的医护人员在法国卫生部门外进行抗议,警告政府称,预算削减将把法国全球一流的卫生系统拉到崩溃的边缘,使患者面临生命危险。急诊室医生克里斯托夫·普鲁德姆(Christophe Prudhomme)指出:“过去20年来,我一点一点地见证了我们医疗系统的崩溃。我们拥有一个非常好的医疗系统,但如果这些减赤措施持续下去,我们将陷入跟英国国家医疗体系一样的痛苦,我担心需要治疗的人得不到救治。”一位护士指出:“我们的卫生系统是世界上最好的,但恐怕它正在崩溃。”[3]不幸的是,一语成谶,医护人员的担心在2020年新冠肺炎疫情面前部分变成了现实。
新冠肺炎还暴露了法国医疗系统的一些其他弱点:
首先,法国的医疗系统以医院为中心,医疗资源集中在医院。随着新冠疫情的出现和暴发,保证医院对重症患者的救治能力成为当务之急(重症占全体感染者的20%),这时就需要初级卫生保健部门发挥作用,对患者进行分诊分流,从而减轻医院负担,防止挤兑。但是自由行医的门诊医生并未被明确而迅速地告知应做什么、能做什么,而且缺乏口罩等基本防护用品,故未能在第一时间有效地帮助医院缓解压力。
其次,远程医疗服务不普及。在新冠疫情面前,远程医疗不仅具有分诊和防止医院挤兑的功能,而且具有两大优势,能避免与患者接触从而避免感染;确保其他病患不因禁足令而中断此前的治疗。但是截止2019年底,由于政府的种种限制性措施(主要是出于医疗规范与安全考虑),法国只有2000名医生提供远程医疗服务。尽管自3月8日以来,随着疫情的加重,政府放松了管制,大力鼓励远程医疗,远程咨询平台也迅速动员起来,但大多数医生仍不习惯使用远程医疗手段。
第三,护理人员短缺。世界各国的经验表明,老年人更容易感染新冠病毒。但是法国医护人员特别是医养中心的护理人员长期短缺,难以对居住在全国7000所医养中心的70多万老年人进行有效的护理、医治和隔离,导致新冠肺炎在医养中心大肆传播,使多达三分之一的老人受到感染。由于死亡人数众多,医养中心的数据长期不在官方统计数据之列,尽管卫生部长奥利维耶·韦朗(Olivier Veran)指出,医养中心信息采集和更新的困难是“由于技术问题”,同时也承认其死亡人数“客观上令人不寒而栗”。[4]最终,法国当局不得不动员退休医护人员和医学院学生施以援手。
二、法国对新冠肺炎疫情的应对
按照法国官方的报道,前三例新冠肺炎确诊病例出现于2020年1月24日。根据法国政府公布的统计数据,按照世界卫生组织的统计,截止5月6日7点,法国累计确诊病例131292例,死亡25491例[5],死亡人数居欧盟前列。由于一段时间内官方未将医养中心的死亡人数统计在内,因此实际死亡人数恐怕更多。
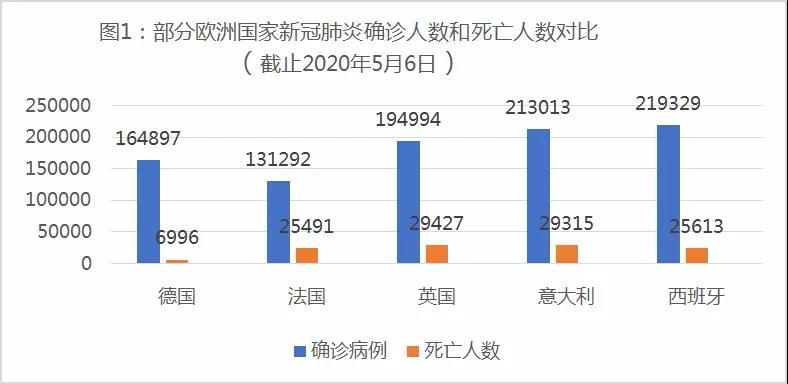
数据出自世卫组织官网:https://covid19.who.int/。
尽管法国的抗疫过程没有意大利和西班牙那样“惨烈”,但死亡人数远超德国(由于检测范围不同——法国的检测范围远小于德国,因此确诊病例的对比意义不大,在此我们只对比死亡人数)。世卫组织的统计表明,同期德国共有确诊病例164897例,死亡6996人。死亡人数远低于法国。
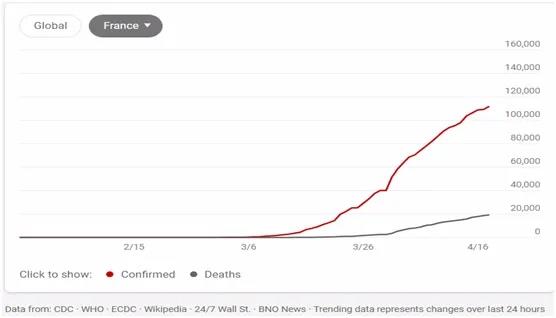
图2. 法国新冠肺炎疫情的发展
接下来,我们对法国的抗疫过程做一简单梳理:
为应对新冠肺炎疫情,法国采用了于2011年11月出台的“国家流感疫情预防与控制计划”框架中制定的“四阶段”原则,即将疫情划分为四个发展阶段,不同阶段对应着不同的目标和应对措施。
第一阶段:预防和阻止病毒入侵(1月24日—3月6日)
理论上,第一阶段肇始于1月24日,即前三例新冠肺炎患者确诊之日。该阶段的目标是防止病毒流入法国,为此法国政府采取了检测与隔离、跟踪密切接触者行迹等措施。有症状者和从高危地区返回法国者需要隔离。从2月初起,确诊病例需隔离14天。
第二阶段:(3月6日—3月14日)
按照法国政府的声明,从3月6日起,法国正式进入第二阶段。该阶段的目标是延缓病毒的传播速度,从而使医疗系统有充足的时间做好应对准备,这是个和时间赛跑的问题。政府进一步出台了关闭学校和博物馆、限制旅行,取消音乐会和体育赛事等大型活动、禁止封闭空间内的5000人以上集会、禁止探视养老院等措施。
第三阶段:疫情阶段(3月14—5月11日)
从3月14日起,法国官方宣布进入第三阶段。在该阶段,病毒已经在全法范围内大肆蔓延,确诊病例和死亡病例都快速上升(见图2),成了真正的“瘟疫”。从3月16日起,法国政府出台了更加严厉的措施,以最大限度地限制民众出行与人际接触。从3月17日起,政府开始在全国范围内施行“禁足令”,这既是为了控制疫情的进一步传播,也是为了减少重症患者数量,避免医院挤兑。全体法国民众被要求待在家里,除个别情况(如购买食品、去医院看病、去工作等,在这些情况下出门需出具说明)外,不得出门。政府本计划很快解禁,但随着疫情的进一步恶化,解禁时间被迫一再延长,最终延长到了5月11日。此外,从四月中旬起,和大多数欧盟成员国一样,法国也关闭了和非欧盟成员国的边界。
在该阶段,由于检测能力不足,法国的检测范围有限,只能检测部分人群,致使疫情难以得到有效控制。为此法国政府采取了一些措施来扩大检测范围,如授权散布在城市中的独立实验室进行检测,此前只有医院的实验室有权进行检测。马克龙总统表示,到5月11日解封后,法国当有能力对所有有症状的人进行检测。
在第三阶段,随着疫情的大肆蔓延,医院面临极大的挤兑风险,特别是在疫情最为严重的东部地区和大巴黎地区。实际上,东部地区的医院已经发生挤兑,收治能力严重不足,最终政府出动直升机将患者转移到了临近的瑞士、德国和卢森堡等国进行救治,以腾出病床收治新患者。按照马克龙总统的说法,新冠肺炎疫情是二战以来法国遇到的最大危机。政府广泛动员了军队及社会力量来应对。飞机和高铁均被用于转送病人。医学院学生和退休医护人员也被动员起来,施以援手,以补充医院和医养中心的人手不足。
按照法国总理菲利普于4月19日的讲话,从5月11日起,法国将逐步解封,学校和幼儿园将陆续开学,部分商铺将逐步恢复营业。反之大学仍将继续关闭一段时间;餐馆和咖啡馆也需继续等待,公共集会要到六月中旬方被允许。最脆弱易感的人群(老年人,有基础病者)仍被要求待在家里,直到年底。解封的同时,政府大力倡导远程办公,错峰办公,并呼吁民众尽量减少公共交通的使用,在必须使用时要戴口罩,届时政府将免费发放口罩。此外,申根区的外部边界可能会持续关闭至9月,以防止由外部因素引发又一轮疫情。简言之,5月11日之后仍然会有很多不确定因素,生活不会彻底恢复如常。
第四阶段:理论上,在该阶段,疫情将得到控制,政府的工作重心将转移到对疫情影响的评估上,同时做好应对潜在的新一轮疫情的准备并致力于恢复经济。目前法国政府尚未宣布第四阶段的起始日期。
三、法国VS德国
由于死亡人数较高(其中还缺乏医养中心的数据),因此法国对冠状肺炎疫情的应对被普遍认为是不成功的,尤其是与法国世界一流的医疗体系相比。相形之下,德国对新冠疫情的应对则有效得多,比包括法国在内的大多数欧洲国家做得都好,特别是死亡率很低(参见图1)。法、德两国是欧盟内两个国土面积相当的大国和强国,首批病例出现的时间也相仿(法国最初3例确诊病例出现于1月24日,德国首现于1月27日),将两国加以比对,有助于我们更好地理解法国抗疫失利的原因。
(一)检测能力
检测是德国抗疫战略成功的关键。德国对新冠疫情的检测开始得非常早,至少比法国还早2至3周:从一月底在巴伐利亚州出现第一例确诊病例起,德国就在疾控机构罗伯特·科赫(Robert-Koch)研究所[6]的倡议下,依靠遍布全国的独立实验室,开始进行大规模的检测。按照有“德国钟南山”美誉的德国著名病毒学家德斯腾教授(Christian Drosten)的说法,德国抗议成功的关键在于大规模的检测计划[7]。每周德国都会检测30万-50万人,甚至远超政府制定的目标。有症状者和与确诊病例接触者均受到检测。医院和全科医生门诊都可以进行检测,有时候甚至直接在车内检测。目标是尽快隔离确诊病例,遏制病毒的传播。
德国有欧洲最好的制药工业,这是它得以进行大规模检测的主要原因。反之,由于缺乏检测手段——法国缺乏相关工业,检测剂盒需要从国外进口,法国的检测率低得多(每天10000例)。法国制药生物学家本达翰(Michel Bendahan)指出:“我们完全无法进行大规模检测,因为法国没有分子生物工业”[8]。这是法国被迫采取选择性检测的主要原因,即只有表现出严重症状者、和确诊病例有密切接触者或者有过高风险地区旅行史者方能接受检测。在世界卫生组织号召进行对所有可疑病例进行大规模检测后,法国对前期政策进行了反思与修订,制定了4月底每天检测5万例和到6月每天检测10万例的新目标。
图3:新冠肺炎疫情检测率的国际比较
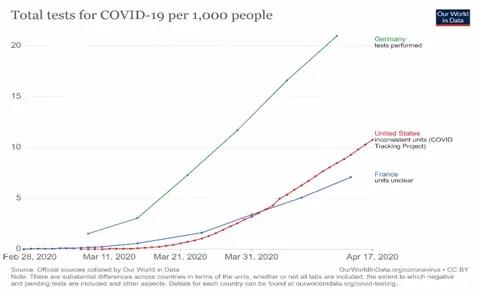
法国检测率远低于德国的另一大原因在于其高度集权的医疗体系。在3月9日之前,法国只有几家医院进行检测。反之,在德国高度分权式的医疗系统中,遍布全国的实验室均可以进行检测。迟至3月9日之后,法国才对非医院系统的众多独立实验室放开检测绿灯,但似乎为时已晚。
专家指出,早期检测有助于公共卫生部门及时了解、掌握病毒的暴发和传播情况,从而及时采取措施加以遏制,使疫情不至于走向失控。法国自身不生产检测剂,无法开展大规模检测,进而无法清晰地掌握病毒的传播状况,最终妨碍了它及时做出有效应对。
(二)医疗资源承载能力(病床数)
在以病床数为主要代表的医疗资源承载能力上,法国也远落后于其邻居德国。德国有28000张重症病床,其中25000张配有呼吸机,是经合组织国家中相关设施最完善的国家之一。个中主要原因在于,德国拥有两家全球主要的呼吸机生产厂家。疫情暴发后,德国很快将重症病床数提升到了4万张,其中3万张配备有呼吸机,极大地方便了重症患者的收治,避免了医院的挤兑。到3月份,德国甚至还有31.5%的空床[9],所以自三月中旬起,德国开始接收法国东部地区的重症患者。
反观法国,尽管有世界一流的医疗保障制度,但是在新冠疫情面前,由于重症病床数要少得多,法国的收治能力很快便达到极限,医院面临挤兑。最初法国拥有5000张重症病床,后逐步增至1万张,但是仍然不够,后政府决定逐步增至14000或者14500张。在某些受疫情打击最严重的地区,医院挤兑已经发生,例如位于巴黎东北郊的塞纳-圣但尼省(Seine-Saint-Denis大区),作为大巴黎地区最贫困的地区,塞纳-圣但尼省的新冠疫情死亡率增速远快于巴黎其他地区。病床的不足还使医护人员面临先救谁的道德难题。原则上,相对年轻和健康的患者会优先得到救治,这意味着部分年老体弱者被无奈放弃。
法德在医疗资源承载能力上的差距主要在于因预算削减引发的病床数减少(详见上文),概言之,在过去十年间,由于鼓励无需住院治疗的门诊手术,从而节省开支,法国的床位收治能力减少了大约10%。
此外,2019年经合组织的相关统计表明,尽管法国在医疗领域的预算很高,位列全球第三,但人均医疗支出水平则排全球第12位。据法国媒体(Le Monde Diplomatique)的报道,2019年,德国的人均医疗支出为5200欧元,法国为4300欧元,看似相差不大,但德国的人口比法国多1800万。
(三)研发投资
研发在决定政府能否对公共卫生突发事件及时做出有效应对方面,亦发挥着不容忽视的作用。德国是经合组织国家中研发支出最高的国家之一,尽管近些年德国在其他领域的预算受到削减或限制,但研发支出仍在增长,每年国家花在公共和私立研究领域的支出超900亿欧元,而法国为500亿欧元。法国国家科研中心传染病研究专家阿里宗(Samuel Alizon)指出:“与德国相比,法国的研发资金少得可怜。”这就是为什么“德国上个月(三月)已经就后疫情时期的可能图景进行了模拟而法国才刚刚开始勾勒的原因。”[10]
2020年受为安抚“黄背心”运动而减税等因素影响,法国政府的预算草案显示,法国在研究领域的支出为70亿欧元;高等教育,研究与创新的总预算将达到253.5亿欧元,与上年相比增长了2%,增幅远低于科研界预期。
实际上早在2002年SARS流行期间,法国政府曾增加在冠状病毒研究领域的支出,但随着SARS的消失支出又逐渐减少。为此马克龙总统指出:“新冠肺炎危机使法国政府意识到科学研究的重要性以及长期进行大规模投资的必要性。”他决定加大投资力度,承诺在未来10年内追加50亿欧元来加强科研,这意味着每年增加约5亿欧元支出,其中5000万欧元将用做冠状病毒研究紧急基金(此前已划拨800万欧元)。测试、治疗和疫苗研发被列为研究工作的优先。[11]
(四)危机意识
客观而言,尽管法国在上述三方面领域和德国有差距,但它仍然拥有良好的医疗资源,拥有数千张重症病床和训练有素的医护人员。因此至少在理论上,法国本应有能力有效应对新冠肺炎疫情。那么它缘何未能做到呢?除去上述原因外,另一个关键因素在于,法国政府对疫情的认知有误,严重误判了疫情的严重性,进而错失良机,未在第一时间及时采取有效措施,把病毒消灭在萌芽阶段。马克龙总统也承认:“我们的国家对这场危机还没有足够的准备,我们都将承担后果。”
在官方宣布的疫情第一阶段,法国政府并未意识到新冠肺炎的严重性,卫生部官员坚持认为这只是流感的一种,死亡率极低,只有1-2%,甚至宣称没必要戴口罩(和现如今要求在5月11号解封后在公共交通工具上必须戴口罩的做法形成鲜明对比,政府官员甚至承认了当初在口罩问题上的失误[12]),仅建议公民洗手,与他人保持安全距离,打喷嚏时遮住口鼻等。此外几乎未施行其他严格措施来避免人流与接触,也未能开展大规模的检测工作。工会甚至继续动员民众罢工、抗议政府推出的养老金改革。3月初政府仍未禁止千人以上的集会,马克龙总统甚至亲自携夫人观看演出,并于3月6日参观了一家养老院,以表明病毒并没有传言的那么可怕。市政选举依然如期进行(尽管第二轮投票不得不推迟),这也是为什么政府和卫生部有关官员后来遭到质疑、认为疫情的严重性被隐瞒、民众被误导的主要原因。
最终两件事警醒了总统,使他终于意识到了疫情的严重性:首先是意大利疫情的迅速恶化;其次是疫情在法国东部地区的大规模暴发,该疫情由一个为期五天(从2月17日-21日)、多达2500人参与的宗教活动引发。这也是为什么法国政府匆忙宣布疫情进入第三阶段的原因——我们注意到,在法国官方宣布的疫情第二阶段(始于3月6日)和第三阶段(始于3月14日)之间,只有短短8天的间隔(详见前文)。实际上,疫情的第三甚至第二阶段都应该大幅度提前。
概言之,法国错过了尽快尽早控制病毒的良机,在最初的确诊病例之后,连续数周未能采取果断行动,终至疫情失控,最终造成了较高的死亡率。德国则比法国提前两到三周开始采取果断行动,在确诊病例刚出现就立即着手进行大规模检测,最终将死亡率控制在了低水平。
四、结论
根据以上观察,我们初步得出如下结论:
首先,在疫情出现的第一时间便迅速采取果断行动对于控制疫情蔓延,使之不至于发展为危机水平至关重要。否则一切都将为时已晚,不断增加的病人将很快把医疗承载能力拉到极限,医院挤兑不可避免;这反过来又将进一步限制对新增病例的收治;无法及时收治将加剧感染和传播……如此这般,陷入恶性循环。意大利的经验已经证明了这一点。不幸的是,法国部分重蹈了意大利的覆辙。法国政府在最初确诊三个病例后,连续数周未采取果断行动,进入抗疫的第二阶段和第三阶段宣布得太晚。持续的预算削减导致床位数量不足和测试手段缺乏导致的无法大规模检测等起到了火上浇油的作用。相反,德国的表现要好得多,值得借鉴。
其次,新冠肺炎的流行进一步暴露了法国日益加剧的社会不平等。塞纳-圣但尼省是大巴黎最贫穷的地区,聚集着大量移民,该地区的很多居民属于经济和社会地位低下的草根阶层,多从事保洁、看护等没有多少技术含量的“又苦又累”的工作,如在医养中心看护失能失智的老年人等。这是该省成为大巴黎“禁足令”执行的最少的地区的原因之一——在禁足令颁布后,该地区的大量居民仍需出门去医养中心等地工作。此外恶劣的生活条件特别是居住面积的狭小逼仄(几个人合租一间小公寓的情况在该地区比在其他地区更常见)也增加了被感染的机会。第三,塞纳-圣但尼省的医疗资源远远不足,尽管它是大巴黎地区人口最多的省,但医生数量却比人口远少于它的小巴黎地区少三倍。
第三,法国医养中心的新冠疫情致死者数量众多,然而医养中心的死亡人数一度不在统计之列。尽管法国政府声称这是技术原因导致的,但仍有民众质疑政府是有意为之,或者至少不应被动旁观,而应采取一些措施来救助这些老年人。实际情况是,在汹涌而至的疫情面前,由于医疗资源的不足,政府不得不优先救助更年轻的患者。
概言之,新冠疫情进一步暴露了法国社会长期存在并致力于解决的两大难题:社会不平等和人口日益老龄化背景下的老年人照护难题,要彻底解决这些问题绝非易事。
(联系 彭姝祎:pengshy@cass.org.cn)

中国社会科学院欧洲研究所 微信公众号
参考文献:
[1]«Favoriser l’ambulatoire à l’hôpital pour faire deséconomies», La Santé Publique, 07/11/2017, https://www.lasantepublique.fr/favoriser-ambulatoire-hopital-economies .
[2]«Favoriser l’ambulatoire à l’hôpital pour faire deséconomies», La Santé Publique, 07/11/2017, https://www.lasantepublique.fr/favoriser-ambulatoire-hopital-economies .
[3]“Frenchmedics warn health service is on brink of collapse”, The Guardian, 11/Jun/2019, https://www.theguardian.com/world/2019/jun/11/french-medics-health-service-collapse-doctors-nurses-protest-outside-french-health-ministry-strikes .
[4]“Francestruggles with ‘chilling’ COVID-19 data from nursing homes”, msn news,/04/09/2020, https://www.msn.com/en-us/news/world/france-struggles-with-chilling-COVID-19-data-from-nursing-homes/ar-BB12m05W .
[6]全球成立最早的生物医学研究所,德国公共卫生与研究领域的领军机构。
[7]“IsGermany Handling the Coronavirus Crisis Better Than France?” LEADERS,08/04/2020, https://www.leadersleague.com/en/news/is-germany-handling-the-coronavirus-crisis-better-than-france .
[8]«Coronavirus: pourquoi l'Allemagne semble-t-ellemieux gérer l'épidémie que la France ?» Franceinfo, 03/04/2020, https://www.francetvinfo.fr/sante/maladie/coronavirus/coronavirus-pourquoi-l-allemagne-semble-t-elle-mieux-gerer-l-epidemie-que-la-france_3894519.html .
[9]«Coronavirus : pourquoi l'Allemagne semble-t-ellemieux gérer l'épidémie que la France ?» Franceinfo, 03/04/2020, https://www.francetvinfo.fr/sante/maladie/coronavirus/coronavirus-pourquoi-l-allemagne-semble-t-elle-mieux-gerer-l-epidemie-que-la-france_3894519.html .
[10]«Coronavirus : pourquoi l'Allemagne semble-t-ellemieux gérer l'épidémie que la France ?» Franceinfo, 03/04/2020, https://www.francetvinfo.fr/sante/maladie/coronavirus/coronavirus-pourquoi-l-allemagne-semble-t-elle-mieux-gerer-l-epidemie-que-la-france_3894519.html .
[11]“Francereaches for research bazooka, adding over €5B over 10 years to fight COVID-19and future epidemics”, Science Business, 20/03/2020, https://sciencebusiness.net/news/france-reaches-research-bazooka-adding-over-eu5b-over-10-years-fight-COVID-19-and-future .
[12]不建议戴口罩的部分原因也在于没有口罩。法国在萨科齐当政时期,由于H1N1流感暴发,曾采购并储备大量口罩,后为节省资金,未再及时更新储备,导致在新冠疫情暴发时陷入口罩短缺危机。
其他参考资料:
1.Karine Chevreul, Karen BergBrigham, Isabelle Durand-Zaleski, Cristina Hernández-QuevedoVictor, “FranceHealth system review”, Health Systems in Transition, Vol.17, No.3, 2015,European Observatory on Health Systems and Policies.
2.DidierTabuteau, Pierre-Louis Bras, Les Assurance Maladie, PUF, 2020.
3.“Mobilising against apandemic France’s Napoleonic approach to COVID-19”, The Economist, 04/04/2020, https://www.economist.com/europe/2020/04/04/frances-napoleonic-approach-to-COVID-19 .
4.“Why France has 4 times as manycoronavirus deaths as Germany”,Vox, 17/04/2020, https://www.vox.com/2020/4/17/21223915/coronavirus-germany-france-cases-death-rate .
